Le diagnostic clinique repose sur les caractéristiques du syndrome douloureux abdominal et la présence de signes généraux moins spécifiques mais pouvant faire suspecter une pancréatite aiguë grave.
La douleur pancréatique est évoquée devant une douleur abdominale aiguë épigastrique (creux de l’estomac) qui dans 90% des cas irradie dans le dos et dans 50% des cas vers l’hypochondre gauche. Cette douleur s’installe de façon rapidement progressive pour atteindre son maximum en quelques heures.
Elle est permanente, mais semble être calmée par l’antéflexion du tronc (penché en avant) ou le décubitus latéral gauche (couché sur le coté gauche) ; le patient se mettant alors traditionnellement en position de «chien de fusil» (Figure n°1).
C’est une douleur insupportable qui amène le patient à venir aux urgences.

Il existe généralement des signes digestifs d’accompagnement comme des nausées et des vomissements dans 70 à 90% des cas qui associés à une distension abdominale témoigne de l’iléus intestinal.
En effet, l’inflammation du pancréas entraîne un arrêt du transit par « sidération » des anses intestinales et du colon, c’est pour cette raison qu’une sonde naso-gastrique peut être mise en place afin de vider l’estomac et soulager le patient.
La sonde naso-gastrique n’agit pas sur la douleur et n’a pas d’indication s’il n’y a pas de vomissement.
L’examen abdominal est le plus souvent paradoxalement rassurant contrastant avec l’intensité de la douleur.
Un syndrome douloureux moins typique ou l’existence d’une défense ou d’une contracture doit faire discuter une autre urgence abdominale.
Les signes généraux sont liés à la libération d’enzymes pancréatiques activées dans la circulation sanguine ou lymphatique entraînant un fébricule à 38°C ou plus, qui est présent dans 70 à 85% des cas.
Dans les pancréatites graves, des signes de choc sont présents dans 20 à 30% des cas associant une pâleur, une tachycardie et une hypotension, plus rarement des signes neuropsychiatriques ou une altération de la conscience sont objectivés dans 20% des cas.
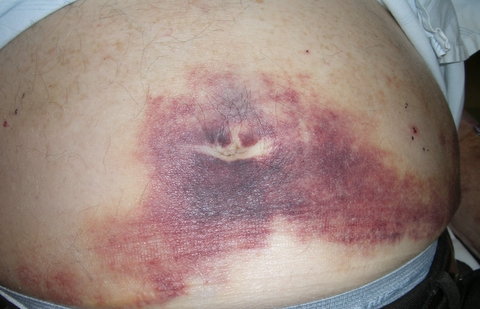
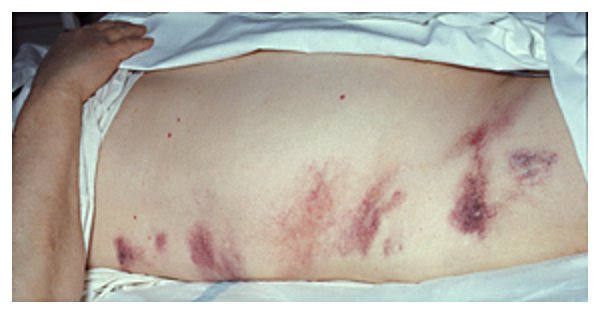
La présence d’ecchymoses périombilicales (signe de Cullen) ou des flancs (signe de Grey-Turner) classiquement rapportées dans la littérature comme péjoratives sont en fait d’apparition tardive et sont peu spécifiques (Figure n°2 et 3).
Références :
- Mennecier D. Pancréatite aiguë : moyens diagnostiques et éléments pronostiques. Réanimation 2008;17, 768-774
- Levitt MD, Eckfeldt JH. Diagnosis of acute pancreatitis. In: Go VLW, Dimagno EP, Gardner JD, Lebenthal E, Reber HA, Scheele GA, editors. The pancreas: biology, pathobiology, and disease. 2nd ed. New York: Raven Press; 1993. p. 613-35.
- Meyers MA, Evans JA. Effects of pancreatitis on the small bowel and colon: spread along mesenteric planes. Am J Roentgenol Radium Ther Nucl Med 1973;119:151-65.
- Chung MA, Oung C, Szilagyi A. Cullen’s sign: it doesn’t always mean hemorrhagic pancreatitis. Am J Gastroenterol 1992;87:1026-8.
- Dickson AP, Imrie CW. The incidence and prognosis of body wall ecchymosis in acute pancreatitis. Surg Gynecol Obstet 1984;159:343-7.
- Loupeca T, Mimoz O. Pancréatites aiguës en réanimation : quoi de neuf ? Le Praticien en anesthésie réanimation 2011;15:69-76.
