Le virus de l’hépatite B se transmet par le sang, le sperme, les sécrétions vaginales ou la salive. Il existe donc un risque de contamination en cas de rapports sexuels non protégés, de transfusion sanguine avant 1991, de piqûre avec des seringues contaminées, chez les toxicomanes ou le personnel médical (risque contrôlé par l’utilisation de matériel à usage unique), de tatouages, piercing, scarification, coupures involontaires faits avec des instruments contaminés, de griffures entre enfants porteurs, petites coupures ou piqures faites par des rasoirs, ciseaux à ongles, brosses à dents contaminés et partagés.
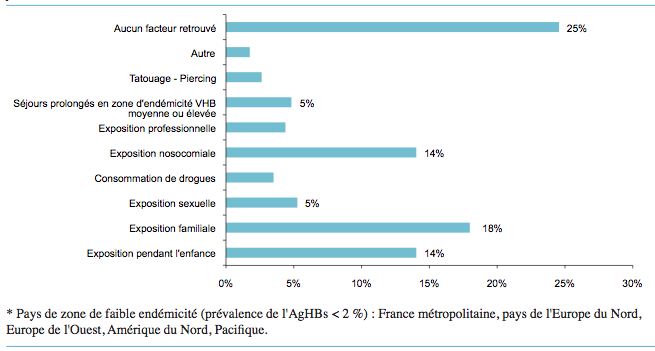
En France, ce sont les transmissions par voie sexuelle et par injections avec du matériel contaminé qui sont majoritaires. Dans 25 à 30 % des cas, le mode de contamination reste inconnu (Figure n°1).
Il se transmet par voie sexuelle. Le virus de l’hépatite B est retrouvé dans le sang des règles et dans le sperme. La contamination sexuelle peut se faire de la femme vers l’homme ou de l’homme vers la femme. Cependant, le risque est augmenté en cas de rapports sexuels avec des partenaires multiples.
Il peut exister une contamination mère-enfant : c’est-à-dire une transmission du virus de la mère infectée à son enfant au moment de l’accouchement. une mise au point est disponible dans cette rubrique.
La toxicomanie intraveineuse est une source majeure de contamination dans le monde et plus particulièrement dans les zones de faible endémie.

Le risque de transmission par la salive est très faible. Pour qu’il infecte une autre personne, il faut que la salive soit en contact avec une coupure ou une lésion cutanée.
Existe-t-il un risque avec les transfusions de produits sanguins ?
La transfusion de sang ou de produits dérivés du sang a été un facteur majeur de contamination jusqu’en 1991. Depuis 1991, il existe une chute du risque transfusionnel grâce aux mesures successives de dépistage des donneurs de sang. Actuellement, le risque « résiduel » de contamination est estimé à 1 pour 515 000 dons, entraînant annuellement 5 hépatites post-transfusionnelles en France.
Il reste donc un risque infime de contamination. De plus, votre médecin vous demandera de réaliser un contrôle sanguin post-transfusionnel 3 mois après.
Existe-t-il un risque lors des greffes de moelle osseuse ou d’organe ?
Le dépistage de l’hépatite B est systématiquement réalisé chez les donneurs de moelle osseuse ou d’organe avant la transplantation. En cas de résultat positif pour le virus de l’hépatite B, le greffon n’est pas utilisé.
Quelles précautions dois-je prendre si je suis porteur du virus de l’hépatite B ?
Il faut que vous demandiez à votre médecin de prescrire une prise de sang de dépistage à votre mari ou à votre femme afin de savoir s’il ou elle est contaminé(e) ou non ou immunisé.
En effet, votre partenaire a déjà pu être infecté par le virus à un moment de sa vie et être guéri. Il faut tout de même réaliser cette prise de sang même si votre partenaire est vacciné car lors de la vaccination, il n’est pas obligatoirement réalisé de test sanguin afin de savoir si il était déjà porteur du virus.
Sur le plan pratique :
- Si la personne possède des Ac-AntiHbs > 10 Unités c’est qu’il est protégé et qu’il n’a pas d’hépatite virale B.
- S’il existe en plus des Ac-AntiHbs, des Ac-AntiHbc, c’est que cette protection est secondaire à une hépatite virale B ancienne et guérie.
- S’il n’existe pas en plus Ac-AntiHbs, d’Ac-AntiHbc, c’est que cette protection est secondaire à une vaccination et que cette vaccination est fiable.
Dans la vie courante, il ne faut donc pas partager les objets de toilette pouvant être en contact avec du sang : rasoir, ciseaux à ongles, coupe-ongles, brosse à dents, matériel de détartrage dentaire et matériel d’épilation.
Il n’y a pas de risque de contamination par le baiser ou lors du partage de la vaisselle.
Les objets usuels tel que les couverts ou les verres ne nécessitent pas de désinfection particulière.

Il n’y a pas de justification scientifique pour modifier son alimentation. Il est conseillé au malade atteint d’hépatite virale chronique C de modérer sa consommation d’alcool à 10 g/jour soit 1 seul verre de vin.
Les traitements immunosuppresseurs sont à éviter car ils augmentent la réplication virale et peuvent être associés à une aggravation, lors de leur arrêt, des lésions du foie. Il faut bien indiquer votre infection aux différents médecins qui vous traitent.
La vaccination contre le virus de l’hépatite A est vivement conseillée.

Dans le domaine de la santé : Il faut informer de son hépatite le personnel médical ainsi que lors de tout accident traumatique avec exposition de son sang à un tiers.
En cas de coupure ou de plaie cutanée, nettoyer, désinfecter avec du Dakin ou de l’eau de Javel, puis effectuer immédiatement un pansement recouvrant largement la plaie.
Dans le domaine de la sexualité : Le virus de l’hépatite est transmissible sexuellement il faut donc utiliser un préservatif lors des rapports sexuels, d’autant plus en cas de partenaires sexuels multiples, pour se protéger aussi du risque de contamination par le virus du sida et d’autres maladies sexuellement transmissibles. Il faut qu’il existe la présence de virus dans votre organisme pour être contaminant. Si votre charge virale c’est à dire le dosage du taux de virus dans le sang est négative, vous n’êtes pas contaminant.
Références :
- European Association for the Study of the Liver. EASL clinical practice guidelines: management of chronic hepatitis B. J Hepatol 2012;57:167–185.
- European Association for the Study of the Liver. EASL clinical practice guidelines: management of chronic hepatitis B. J Hepatol 2009;50:227–242.
- McMahon BJ. The natural history of chronic hepatitis B virus infection. Semin Liver Dis 2004;24:17–21.
- Hadziyannis SJ, Papatheodoridis GV. Hepatitis Be antigen negative chronic hepatitis B – natural history and treatment. Semin Liver Dis 2006;26:130–141.
- Ganem D, Prince AM. Hepatitis B virus infection – natural history and clinical consequences. N Engl J Med 2004;350:1118–1129.
- Marcellin P, Pequignot F, Delarocque-Astagneau E, Zarski JP et al – Mortality related to chronic hepatitis B and chronic hepatitis C in France: evidence for the role of HIVcoinfection and alcohol consumption. J Hepatol. 2008 ; 48 (2) : 200-07.
- Meffre C, Le Strat Y, Delarocque-Astagneau E, Dubois F et al. – Prevalence of hepatitis B and hepatitis C virus infections in France in 2004: social factors are important predictors after adjusting for known risk factors J Med Virol. 2010 ; 82 (4) : 546-55.
- Zuckerman JN – Review: hepatitis B immune globulin for prevention of hepatitis B infection. J Med Virol. 2007 ; 79 (7) : 919-21.
- Lot F, Abiteboul D – Surveillance des contaminations professionnelles par le VIH, le VHC et le VHB chez le personnel de santé. Situation au 31 décembre 2009. InVS, 2009.
- Circulaire DGS/VS 2/DH/DRT n° 99-680 du 8 décembre 1999 relative aux recommandations à mettre en oeuvre devant un risque de transmission du VHB et du VHC par le sang et les liquides biologiques. Bull Off Solidar Santé. 2000 ; (99/51) 8 janvier 2000 : 199-217.
- Hépatites B et C : surveillance et prévention. BEHWeb. 2010 ; 1, 17 mai 2010.
