Nous avons vu que dans 70 à 80 % des cas, la pancréatite est bénigne, œdémateuse et guérit en quelques jours. Mais dans 20-30 % des cas, la pancréatite est sévère (dite nécrosante) et met alors en jeu le pronostic vital. La mortalité globale est alors de l’ordre de 5 % et peut atteindre 20 %. Les malades doivent être hospitalisés en réanimation en raison de la possibilité d’apparition de nombreuses complications.
Les formes compliquées
La présence d’une défaillance viscérale au début de la pancréatite aiguë traduit une forme d’emblée grave qui apparaît dans environ 15 % des cas, mais qui est associée à une mortalité de plus de 50 % des cas.
Les défaillances viscérales sont dues à un syndrome de réponse inflammatoire systémique (SIRS) intense caractérisé par une sécrétion massive de cytokines pro-inflammatoires. Elle peuvent toucher les poumons, les reins et le cœur.
Le syndrome de détresse respiratoire aiguë de l’adulte (SDRA) est une complication grave des pancréatites aiguës nécrosantes. Une hypoxémie est souvent présente parfois sans manifestation clinique. Le SDRA peut nécessiter une ventilation artificielle.
Radiologiquement, il existe des opacités alvéolaires diffuses bilatérales réalisant au maximum l’aspect de « poumons blancs ». Il s’agit d’un œdème lésionnel dont la physiopathologie n’est pas exactement déterminée. Un épanchement pleural (souvent gauche, parfois bilatéral) peut être associé. Il est réactionnel.
L’insuffisance rénale est observée dans environ 20 % des cas. Elle est de caractère fonctionnel dans les trois quarts des cas et organique dans 25 % des cas. Elle constitue un facteur pronostique péjoratif. L’insuffisance rénale fonctionnelle peut s’expliquer par l’hypovolémie ou le choc consécutif à la pancréatite aiguë, mais la pathogénie des néphropathies tubulaires organiques demeure énigmatique.
Une défaillance cardiovasculaire sous la forme d’un choc est possible.
Les complications infectieuses
Les complications infectieuses sont fréquentes et apparaissent dans 20 à 40 % des cas au cours des pancréatites aiguës nécrosantes. Elles sont responsables de 50 à 80 % des décès ce qui témoigne de leur importance et de la nécessité d’une bonne prise en charge.
Il s’agit le plus souvent de la surinfection des coulées de nécrose non encore collectées ou parfois de véritables abcès pancréatiques correspondant à des surinfections de pseudokystes (Figure n°1). La surinfection de la nécrose pancréatique est due à un passage des bactéries digestives à travers la paroi intestinale (translocation bactérienne). Des infections poly-microbiennes ou fongiques sont possibles.
Les complications infectieuses sont habituellement plus tardives survenant à partir de la fin de la première semaine jusqu’à 4 semaines après le début de la pancréatite aiguë.
Elles sont suspectées devant un malade dont l’état clinique s’aggrave (apparition de nouvelles défaillances viscérales, augmentation de la température centrale), dont les marqueurs biologiques s’altèrent (élévation de la CRP, de la polynucléose neutrophile). La présence (rare) de bulles d’air dans les coulées de nécrose est très évocatrice de surinfection à germes anaérobies.
Des prélèvements bactériologiques multiples (hémocultures, ECBU, prélèvements bronchiques) devront être faits. La surinfection de la nécrose sera prouvée par une ponction, généralement guidée par le scanner, de la ou des coulées de nécrose suspectes avec mise en culture sur milieu banal et aussi à la recherche d’infections fongiques.
Ce geste nécessite un radiologue interventionnel spécialisé.
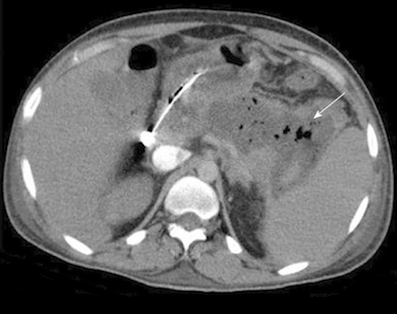
d’une coulée de nécrose
Les autres complications
Des atteintes digestives diverses peuvent survenir : ulcères multiples du deuxième duodénum, parfois hémorragiques, colites ischémiques imputées à l’état de choc, fistules internes avec perforation duodénale, gastrique, grêlique, biliaire ou colique. Ces fistules peuvent aussi communiquer avec la plèvre, le péritoine ou s’extérioriser à la peau.
Les anomalies du système de coagulation à type de coagulation intravasculaire disséminée (CIVD)sont possibles à la phase aiguë de la maladie.
L’hémorragie est une complication grave. Elle peut être interne, intra-péritonéale ou intra-kystique, favorisée par les troubles de la coagulation. Elle est due à une érosion artérielle par la nécrose.
Des manifestations neuropsychiatriques (« encéphalopathie pancréatique ») se voient avec une fréquence de 3 à 30 %, essentiellement sous la forme de troubles confusionnels et de désorientation temporospatiale.

L’atteinte cutanée est exceptionnelle et se manifeste sous formes de tuméfactions sous cutanées, douloureuses, érythémateuses diffuses. Il s’agit de lésions de panniculite parfois associées à une atteinte articulaire entrant dans le cadre d’une cytostéatonécrose systémique ou maladie de Weber Christian (Figure n°2).
Les complications tardives de la pancréatite aiguë
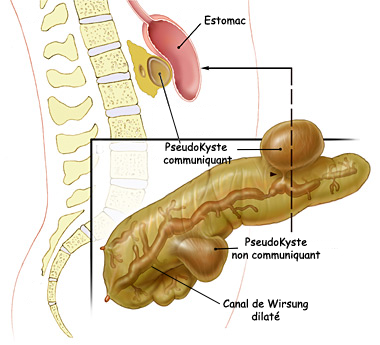
La complication tardive essentielle est l’apparition de pseudokystes. Ces pseudokystes correspondent à l’organisation et la liquéfaction des foyers de nécrose.
Ils compliquent 10 à 50 % des pancréatites aiguës et apparaissent dans un délai de 5 jours à 6 semaines.
Ils peuvent être totalement asymptomatiques ou provoquer des douleurs. Ils peuvent disparaître totalement dans 50 % des cas, soit rester stables ou se compliquer.
Ils peuvent entraîner une compression des organes de voisinage comme la voie biliaire principale, réalisant alors un ictère, le duodénum ou l’estomac entraînant des vomissements (Figure n°3). Ils peuvent s’infecter entraînant à un abcès pancréatique. Ils peuvent entraîner une hémorragie ou se rompre dans un organe creux voisin ou dans la cavité péritonéale.
(Copyright Johns Hopkins Hospital – Traductions MonHepatoGastro.net)
En cas de nécrose sévère, les fonctions du pancréas peuvent être altérées réalisant une insuffisance pancréatique exocrine et/ou endocrine par la suite.
L’insuffisance pancréatique exocrine :
L’insuffisance pancréatique exocrine provoque une stéatorrhée (définie par un débit fécal de graisses supérieur à 7 g/j pour un régime apportant 100 g de graisses) et un amaigrissement modéré. Elle ne survient que dans les formes très évoluées car il faut une destruction de plus de 90 % du tissu exocrine. La stéatorrhée se traduit par des selles claires, mastic, très nauséabondes, flottantes et tachant le papier hygiénique comme un corps gras.
L’insuffisance pancréatique endocrine :
Le diabète est une complication majeure mais lors de la constitution d’une pancréatite chronique. Il est d’abord non insulino-dépendant. Le diabète peut être une circonstance de découverte notamment dans les rares formes indolores.
Le risque d’apparition d’un diabète est de 30 % à 5 ans, 50 % à 10 ans et 70 % à 15 ans. Le risque de diabète insulino-dépendant concerne un patient sur trois après 15 ans d’évolution.
Références :
- Mennecier D. Pancréatite aiguë : moyens diagnostiques et éléments pronostiques. Réanimation 2008;17, 768-774
- Loupeca T, Mimoz O. Pancréatites aiguës en réanimation : quoi de neuf ? Le Praticien en anesthésie réanimation (2011) 15, 69—76
- Conférence de consensus : pancréatite aiguë. Gastroenterol Clin Biol 2001;25:177—92.2. Ruszniewski P. Pancréatite aiguë : le temps du consensus. Gastroenterol Clin Biol 2001; 25: 1S5-1S6.
- Banks PA. – Medical management of acute pancreatitis and complications. In: Go VLW, DiMagno EP, Gardner JD, Lebenthal E, Reber HA, Scheele GA, editors. The pancreas. Biology, pathobiology, and disease. New York: Raven Press, Ltd, 1993: 593-611.
- Levy P, Heresbach D, Pariente EA, Boruchowicz A, Delchencerie R, Millat B et al. Frequency and risk factors of recurrent pain during refeeding in patients with acute pancreatitis: a multivariate multicentre prospective study of 116 patients. Gut 1997; 40: 262-6.
- Petrov MS, van Santvoort HC, Besselink MG, van der Heijden GJ, Windsor JA, Gooszen HG. Enteral nutrition and the risk of mortality and infectious complications in patients with severe acute pancreatitis: a meta-analysis of randomized trials. Arch Surg 2008;143:1111—7.
- Mentula P, Hienonen P, Kemppainen E, Puolakkainen P, Leppäniemi A. Surgical decompression for abdominal com- partment syndrome in severe acute pancreatitis. Arch Surg 2010;145:764—9.
- Cheatham ML, Safcsak K. Is the evolving management of intra-abdominal hypertension and abdominal compartment syndrome improving survival? Crit Care Med 2010;38:402—7.
