Les examens qui seront réalisés devant la suspicion clinique d’une pancréatique aiguë seront des examens biologiques et d’imagerie.
Les examens biologiques :
La biologie permet de confirmer le plus souvent un syndrome inflammatoire associant un taux de Protéine C-réactive (CRP) augmenté ainsi qu’une hyperleucocytose (augmentation des globules blancs).
Le dosage de la CRP facile à obtenir aujourd’hui en routine, n’a pas de valeur diagnostique, mais mérite d’être réalisé précocement puis renouvelé comme marqueur potentiel de nécrose.
Un taux supérieur à 150 mg/L à la quarante-huitième heure est retenu comme facteur pronostique par la conférence de consensus malgré l’absence de validation. Son augmentation au cours de l’évolution doit faire rechercher une aggravation locale.
En pratique, c’est le dosage de la lipasémie qui apparaît comme étant le marqueur biologique le plus spécifique et le plus sensible et sa supériorité diagnostique a été confirmée lors de la conférence internationale de Santorini et la conférence de consensus française.
Ainsi, l’association d’un syndrome douloureux abdominal aigu intense et d’une élévation de la lipasémie supérieure à trois fois la normale dans les 48 heures qui suivent le début des symptômes sont le Gold standard du diagnostic de Pancréatite aiguë.
Mais attention, il existe classiquement des élévations modérées du taux sérique de la lipase (en général inférieur à trois fois la normale) au cours des perforations digestives et en cas d’insuffisance rénale.
(Copyright Johns Hopkins Hospital – Traductions MonHepatoGastro.net)
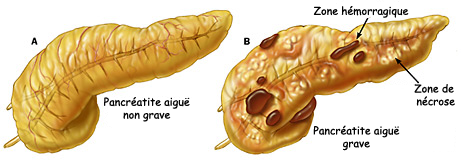
La pancréatite aiguë peut être non grave, grave d’emblée ou s’aggraver secondairement, parfois plusieurs jours ou semaines après le début (Figure n°1).
Pour essayer de quantifier le risque d’une évolution compliquée et mettre en œuvre d’une part la surveillance adéquate qui conditionne le lieu d’hospitalisation et d’autre part, des mesures préventives, de nombreux marqueurs ou scores ont été développés.
Ces scores clinico-biologiques pronostiques sont discutables puisque globalement, ils classent mal un patient sur cinq soit par excès soit par défaut mais sont utilisés en pratiques cliniques.
Les plus connus sont le score de Glasgow (score d’Imrie) et le score de Ranson (Figure n°2 et 3). Le score APACHE II est un score généraliste mais il n’est utilisé que dans un contexte de réanimation.
Le score de Ranson qui est le plus utilisé, propose 11 paramètres : cinq relevés à l’admission et six relevés à la quarante-huitième heure. Chaque item compte pour un point.
Un score de Ranson supérieur à 3 est en faveur d’une pancréatite aiguë sévère.

(Copyright CDU-HGE)

(Copyright CDU-HGE)
Les examens radiologiques :
La radiographie de l’abdomen sans préparation peut montrer des arguments étiologiques de la pancréatite aiguë par la présence d’images de tonalité calcique dans l’aire vésiculaire (calculs) ou pancréatique (pancréatite chronique calcifiante) mais reste surtout indispensable pour éliminer un pneumopéritoine par perforation ou ischémie intestinale.
L’échographie abdominale permet une étude satisfaisante du pancréas dans seulement 60% des cas dû à l’interposition de gaz digestifs dans le contexte d’iléus réflexe obligatoire comme nous l’avons vu précédemment. Elle permet surtout de rechercher une origine lithiasique devant une dilatation des voies biliaires intra- et/ou extrahépatiques qui témoigne d’une migration d’un calcul de la vésicule biliaire dans le cholédoque. La présence de calculs vésiculaire peut évoquer le diagnostic.
L’échographie abdominale doit donc être réalisée assez précocement car les patients seront à jeun et donc un sludge vésiculaire (boue biliaire) apparaîtra obligatoirement, gênant la visualisation de calcul dans la vésicule.
La tomodensitométrie (TDM) abdominale permet de réaliser un bilan lésionnel complet pancréatique et extra-pancréatique avec des performances supérieures à celles de l’échographie.
C’est l’examen de référence pour le diagnostic de pancréatite aiguë. Elle permet de mettre en évidence un élargissement pancréatique focal ou diffus, une hétérogénéité du parenchyme pancréatique, un flou des contours de la glande pancréatique, une densification de la graisse péri-pancréatique ou un épaississement des fascias péri-rénaux (Figure n°4 et 6).
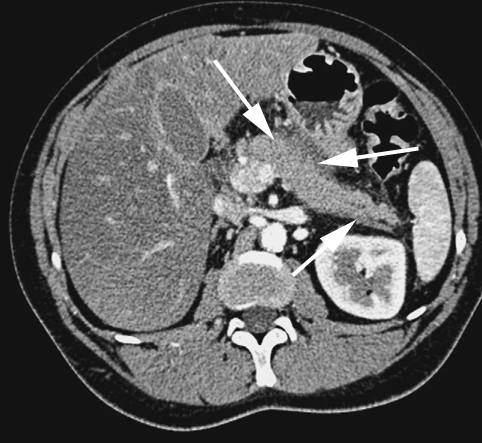
(flèches : pancréas augmenté de volume)
Elle permet de visualiser la nécrose pancréatique sous la forme d’une zone d’hypoperfusion avec une Sensibilité de 80 à 90 % et une Spécificité de 95 à 100 %. Cet élément est considéré comme de grande valeur pronostique mais elle ne doit pas être réalisée trop précocement (avant la quarante-huitième heure) dans les pancréatites aiguës sévères, car elle risque de sous-estimer l’extension de la nécrose.
En pratique clinique, une TDM abdominale est le plus souvent réalisée à la phase initiale afin de poser le diagnostic de pancréatite.
Il faut donc dans les formes graves, réaliser une seconde TDM à la soixante-douzième heure permettant alors d’évaluer l’étendue des coulées de nécrose. En cas d’une pancréatite aiguë « rassurante » sans aucun signe de gravité, il faut réaliser l’échographie lors de la prise en charge mais la TDM abdominale doit être réalisée seulement à la soixante-douzième heure
L’imagerie par résonance magnétique (IRM) a une fiabilité diagnostique équivalente à la TDM à l’exception de la détection de gaz dans la nécrose ou dans une collection liquidienne. Elle devra donc être réalisée initialement en cas d’insuffisance rénale pour remplacer la TDM.
En revanche, elle pourra être proposée dans un second temps avec la cholangio-pancréatographie par résonance magnétique (CP-IRM) pour l’étape du diagnostic étiologique qui permet une très bonne visualisation des canaux biliaires et pancréatiques.
(Copyright CDU-HGE)
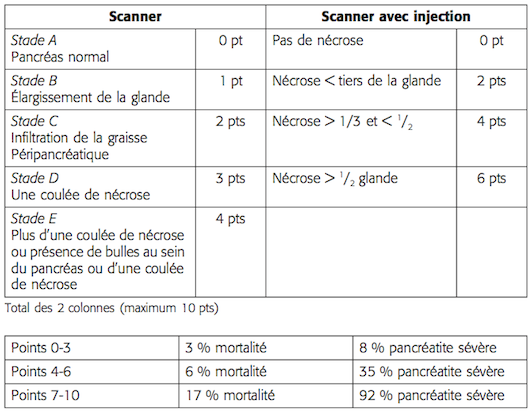
L’index de sévérité tomodensitométrique : le score de Balthazar (Figure n°5), décrit par Balthazar et Freeny, présente une bonne corrélation avec la morbidité et la mortalité.
Il quantifie l’inflammation pancréatique et péripancréatique en cinq grades :
• grade A (= 0) : pancréas normal;
• grade B (= 1) : élargissement focal ou diffus du pancréas;
• grade C (= 2) : pancréas hétérogène associé à une densification de la graisse péripancréatique
• grade D (= 3) : présence d’une collection péripancréatique
• grade E (= 4) : présence de deux (ou plus) collections péripancréatiques ou présence de gaz à l’intérieur d’une collection non drainée.
Ce score de Balthazar doit être abandonnée au profit de sa seconde version chiffrée selon l’indice de nécrose. Un stade supérieur ou égal à 4 est associé à un risque plus important de complications, notamment la survenue d’abcès pancréatique et de décès (Figure n°6).

(* = coulées de nécrose) – (Copyright CDU-HGE)
Références :
- Beger HG, Isenmann R. Diagnosis, objective assessment of severity, and management of acute pancreatitis. Santorini consensus conference. Int J Pancreatol 1999;25:195-210.
- Conférence de consensus : pancréatite aiguë. Gastroenterol Clin Biol 2001;25:177-92.
- Johnson CD, Stephens DH, Sarr MG. CT of acute pancreatitis: correlation between lack of contrast enhancement and pan- creatic necrosis. Am J Roentgenol 1991;56:93-5.
- Lecesne R, Taourel P, Bret PM, Atri M, Reinhold C. Acute pancreatitis: interobserver agreement and correlation of CT and MR cholangiopancreatography with outcome. Radiology 1999;211:727—35.
- Ranson JHC, Rifkind KM, Turner JW. Prognostic signs and non-operative peritoneal lavage in acute pancreatitis. Surg Gynecol Obstet 1976;143:209-19.
- Balthazar E, Freeny P, Van Sonnenberg E. Imaging and intervention in acute pancreatitis. Radiology 1994;193: 297-306.
- Loupeca T, Mimoz O. Pancréatites aiguës en réanimation : quoi de neuf ? Le Praticien en anesthesie réanimation (2011) 15, 69-76
- Mennecier D. Pancréatite aiguë : moyens diagnostiques et éléments pronostiques. Reanimation 2008;17, 768-774
