Age et sexe d’apparition de la RectoColite Hémorragique (RCH)
La RCH atteint des sujets jeunes. Elle apparaît essentiellement entre 30 et 40 ans. L’incidence chez les enfants est en augmentation. Ainsi en Finlande l’incidence des Maladies Inflammatoires Chroniques de l’Intestin (MICI) a doublé de 1987 à 2003 passant de 3,9 à 7,0 pour 100 000 habitants, dont 52% de RCH.
Avant 17 ans il existe une prédominance masculine pour la Maladie de Crohn et féminine pour la RCH. Cette prédominance s’inverse par la suite. Un second pic d’apparition de la maladie était décrit dans la littérature, survenant plus tard dans la vie vers 60-70 ans. Ce pic ne semble plus exister dans les études épidémiologiques récentes.
Il y a une prédominance de la Maladie de Crohn chez les femmes et de la RCH chez les hommes. Il existe des divergences dans les pics d’apparition de la maladie en fonction du sexe. Ainsi chez l’homme le pic d’apparition de la RCH survient plutôt vers la trentaine puis diminue lentement jusqu’à soixantaine. Chez la femme le pic d’incidence est plus élevé vers la trentaine mais diminue plus rapidement ensuite. Ceci pourrait être en rapport avec le statut de fumeur ou d’ancien fumeur, différent entre homme et femme que nous verrons par la suite.
La RCH en Fréquence
La France se caractérise en Europe par une incidence basse de RCH de 7,2 pour 100.000 habitants alors que c’est l’inverse dans la plupart des autres pays européens.
Il n’existe pas de gradient Nord-Sud en France pour la RCH à l’inverse de la maladie de Crohn (Figure n°1).
La particularité en France, est que son incidence a diminué de 4,2 à 3,5 pour 100.000 habitants, soit une diminution de 17%, dans les deux sexes et dans tous les départements alors que celle de la maladie de Crohn a augmenté. La baisse a été très forte dans la tranche d’âge 39-49 ans.

(Source EPIMAD)
La RCH en Europe
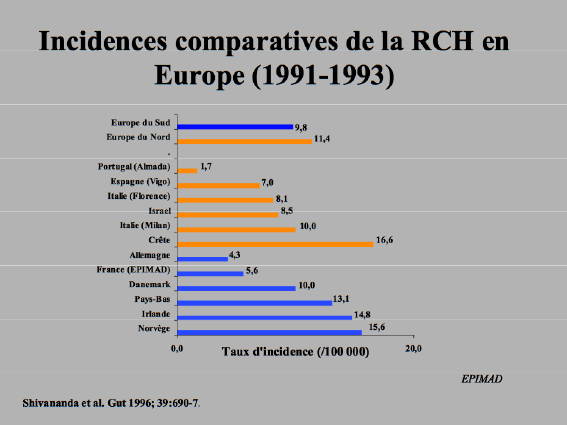
L’incidence de la RCH est de 1,5 à 20,3 pour 100.000 habitants. On pense par extrapolation qu’il existe 6000 à 66000 nouveaux cas de RCH par an en Europe (Figure n°2).
La prévalence de la RCH varie de 21,4 à 294 en Europe pour 100.000 habitants. Ces chiffres sont comparables à ceux observés en Amérique du Nord. Par extrapolation il doit exister 1 million de personnes atteintes de RCH en Europe.
(Source EPIMAD)
Un gradient Nord/Sud d’incidence et de prévalence existe comme pour la maladie de Crohn. Pour la RCH les plus fortes incidences ont été enregistrées en Scandinavie et en Islande et les plus faibles dans le sud du Portugal.
L’incidence moyenne de RCH dans les centres hospitaliers du Nord était de 11,4 contre 8,0 pour les centres du Sud. Ainsi il y a 40% de RCH en plus dans les hôpitaux du Nord de l’Europe que dans ceux du Sud.
Dans la plupart des Régions d’Europe, la RCH est plus fréquente que la MC à l’exception de certains Centres au Royaume Uni, en France, en Belgique et en Allemagne.
La RCH en Amérique du Nord
Les incidences varient de 2,3 à 15,6 pour la RCH pour 100.000 habitant.s On estime que 7000 à 43000 nouveaux cas de RCH apparaissent chaque année en Amérique du Nord.
La prévalence de RCH varie de 37,5 à 229 pour 100.000 habitants. Il doit ainsi exister 690 000 RCH en Amérique du Nord.
Le gradient Nord-Sud existe avec des incidences les plus élevées dans les états au Nord de l’Amérique du Nord.
La RCH en Asie et Océanie
Les études faites en Asie du Sud Est ont confirmé l’émergence des MICI et surtout de la RCH. L’occidentalisation du style de vie impliquant des modifications des habitudes alimentaires, la consommation de cigarettes et d’autres modifications dans l’environnement liées à l’industrialisation pourraient expliquer cette augmentation.
La RCH en Amérique du Sud et Afrique
En Afrique du Sud la RCH est rare et quand elle survient chez eux, il s’agit de malades vivant en ville et appartenant à une classe sociale aisée avec un mode de vie occidentalisé.
On peut individualiser un profil évolutif général de l’épidémiologie des MICI dans les pays en voie de développement : leur incidence semble d’abord être basse puis à mesure que ces pays « s’occidentalisent » et changent de mode de vie et d’environnement, la RCH apparaît, alors que l’incidence de la MC reste basse. Enfin, avec le temps, la Maladie de Crohn émerge à son tour pour finalement rejoindre l’incidence de la RCH.
Références:
- GENDRE JP, MODIGLIANI R. 2005. Maladie de Crohn. Traité de Gastroentérologie. Flammarion, Paris. In : JC Rambaud : pp 625-64.
- NERICH V, MONNET E, ETIENNE A, LOUAFI S, RAMEE C, RICAN S et al. 2006. Geographical variations of inflammatory bowel disease in France : a study based on national health insurance data. Inflamm Bowel Dis; 12 : 218-26.
- PAGENAULT M, TRON I, ALEXANDRE JL, CRUCHANT E, DABADIE A, CHAPERON J et al. 1997. Incidence des Maladies Inflammatoires Chroniques de l’Intestin en Bretagne (1994-1995). ABERMAD Gastroentérologie Clinique et Biologique; 21:454-58.
- SANDLER RS, EISEN GM. 2000. Epidemiology of Inflammatory Bowel Disease. Inflammatory Bowel Disease. Saunders Company. In: JB Kirsner : pp 89-112.
- SHIVANANDA S, LENNARD-JONES J, LOGAN R, FEAR N, PRICE A, CARPENTER L et al. 1996. Incidence of inflammatory bowel disease across Europe: Is there a difference between north and south? Results of the European Collaborative Study on Inflammatory Bowel Disease (EC–IBD). Gut; 39:690-97.
- VERNIER G, CORTOT A, GOWER-ROUSSEAU C, SALOMEZ JL, COLOMBEL JF. 2005. Epidémiologie et facteurs de risque au cours des MICI. Revue du Praticien ; 55:949- 61.
